热门搜索

临床上,形成瘢痕妊娠的原因主要是剖宫产后遗症,剖宫产瘢痕妊娠是指受精卵着床于既往剖宫产切口瘢痕处的异位妊娠,是剖宫产术后严重并发症之一。目前,研究者从不同角度对其进行了分型,下面为大家介绍各种类型的瘢痕妊娠分别是什么。

CSP共有6类
瘢痕妊娠是有瘢痕子宫的女性,再次怀孕后,孕囊着床在子宫原瘢痕处,出现阴道大量出血的症状以及晚期子宫破裂的异常妊娠,是由做过剖宫产、子宫肌瘤剔除、子宫修补、子宫损伤术后使子宫产生细微的裂缝造成的,临床上瘢痕妊娠以剖宫产瘢痕妊娠为主。
瘢痕妊娠的多重风险还包括前置胎盘、植入性胎盘、产时产后宫缩乏力、盆腔粘连等,对于有过剖宫史的女性,再次计划妊娠时要做好瘢痕妊娠的预防措施,并于孕中、晚期定期检查,B超检测,发现问题及时就医。
瘢痕妊娠是个“小概率事件”,一胎女性并不用过于担心,对于有剖宫产打算的女性来说,应慎重考虑,目前来说,子宫受损后是无法完全修复的,一胎剖腹产会提高要二胎的风险。
剖宫产瘢痕妊娠(CSP)详细分型表如下。
| 类型 | 分型标准 |
| I型 | 妊娠囊部分着床于子宫瘢痕处,部分或大部分位于宫腔内,少数甚或达宫底部宫腔;妊娠囊明显变形、拉长、下端成锐角;妊娠囊与膀胱间子宫肌层变薄,厚度>3mm;CDFI示瘢痕处见滋养层血流信号(低阻血流) |
| Ⅱ型 | 妊娠囊部分着床于子宫瘢痕处,部分或大部分位于宫腔内,少数甚或达宫底部宫腔;妊娠囊明显变形、拉长、下端成锐角;妊娠囊与膀胱间子宫肌层变薄,厚度≤3mm;CDFI示瘢痕处见滋养层血流信号(低阻血流) |
| Ⅲ型 | 妊娠囊完全着床于子宫瘢痕处肌层并向膀胱方向外凸;宫腔及子宫颈管内空虚;妊娠囊与膀胱之间子宫肌层明显变薄、甚或缺失,厚度≤3mm;CDFI: 瘢痕处见滋养层血流信号(低阻血流) |
| 类型 | 分型标准 |
| I型 | 妊娠囊植入深度小于子宫肌层厚度的一半 |
| Ⅱ型 | 妊娠囊植入深度大于子宫肌层厚度的一半 |
| Ⅲ型 | 妊娠囊凸出于子宫肌层和浆膜 |
| IV型 | 妊娠囊在原剖宫产子宫瘢痕部位形成血流丰富的无定型肿块(即混合包块型) |
分型示意图如下:
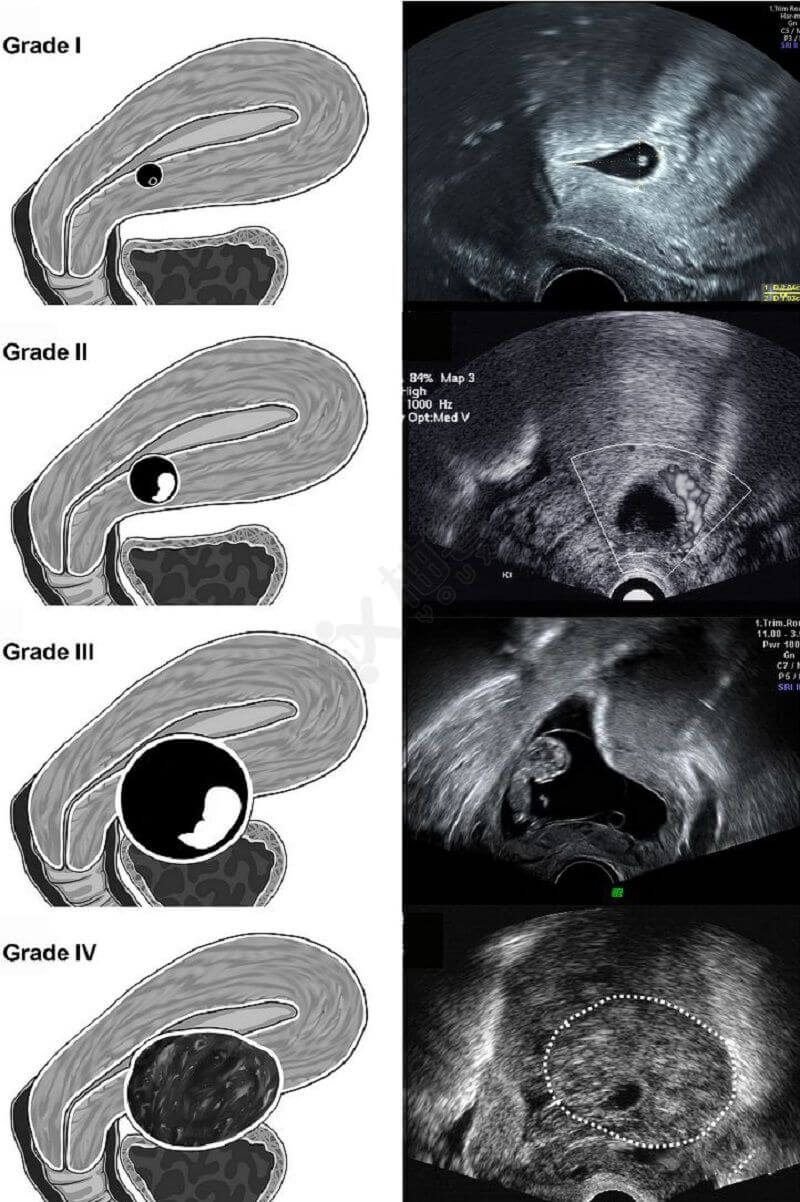
剖宫产瘢痕妊娠超声的4种分型
| 类型 | 分型标准 |
| I型 | 妊娠囊或包块位于瘢痕处,无论其大小,妊娠囊和膀胱间最小前壁肌层厚度>3mm |
| Ⅱ型 | 妊娠囊和膀胱间最小前壁肌层厚度≤3mm,且>1mm,妊娠囊或包块凸向宫腔生长或轻度凸向膀胱 |
| IIa型 | 包块或妊娠囊平均直径≤3cm |
| IIb型 | 包块或妊娠囊平均直径>3cm |
| III型 | 妊娠囊和膀胱间最小前壁肌层厚度≤1mm或肌层不连续,包块或妊娠囊明显凸向膀胱,CDFI:局部血流信号丰富或有动静瘘形成 |
| IIIa | 包块或妊娠囊平均直径≤6cm |
| IIIb | 包块或妊娠囊平均直径>6cm,或伴有动静脉瘘 |
当前在临床上CSP的分型种类较多,其并没有统一合理的分型方法,对瘢痕妊娠的治疗要综合考虑超声表现、临床结局及治疗价值,以使病人受益最大。
剖宫产瘢痕妊娠(CSP)分型还包括Vial解剖学分型(2型)、临床学分型(3型)、超声分型(4型),一旦确诊瘢痕妊娠,应尽早根据分型选择适合的治疗方法。






















































直营医院节省30%的总费用和50%的时间
